ANATOMY OF KNEE JOINT
The knee joint is the largest joint in the body, consisting of 4 bones and an extensive network of ligaments and muscles. Injuries to the knee joint are amongst the most common in sporting activities and understanding the anatomy of the joint is fundamental in understanding any subsequent pathology.
The knee joint is the largest joint in the body, consisting of 4 bones and an extensive network of ligaments and muscles. Injuries to the knee joint are amongst the most common in sporting activities and understanding the anatomy of the joint is fundamental in understanding any subsequent pathology.
Bones of the knee joint
The knee is made up of four main bones- the femur (thigh bone), the tibia (shin bone), fibula (outer shin bone) and patella (kneecap). The main movements of the knee joint occur between the femur, patella and tibia. Each are covered in articular cartilage which is an extremely hard, smooth substance designed to decrease the frictional forces as movement occurs between the bones. The patella lies in an indentation at the lower end of the femur known as the intercondylar groove. At the outer surface of the tibia lies the fibula, a long thin bone that travels right down to the ankle joint.
Ligaments of the knee joint
The stability of the knee owes greatly to the presence of its ligaments. Each has a particular function in helping to maintain optimal knee stability in a variety of different positions.
Medial Collateral Ligament (MCL) - This band runs between the inner surfaces of the femur and the tibia. It resists forces acting from the outer surface of the knee- valgus forces.
Lateral Collateral Ligament (LCL) - This ligament travels from the outer surface of the femur to the head of the fibula. It resists impacts from the inner surface of the knee- varus forces.
Anterior Cruciate Ligament (ACL) - The ACL is one of the most important structures in the knee- not least because injury to it may require extensive surgery and rehabilitation. The cruciate ligaments are so called because they form a cross in the middle of the knee joint. The ACL, travels from the anterior (front) of the tibia to the posterior (back) of the femur and prevents the tibia moving forward. It is most commonly injured in twisting movements.
Posterior Cruciate Ligament (PCL) - This ligament travels from the posterior surface of the tibia to the anterior surface of the femur and in doing so wraps around the ACL.
The stability of the knee owes greatly to the presence of its ligaments. Each has a particular function in helping to maintain optimal knee stability in a variety of different positions.
Medial Collateral Ligament (MCL) - This band runs between the inner surfaces of the femur and the tibia. It resists forces acting from the outer surface of the knee- valgus forces.
Lateral Collateral Ligament (LCL) - This ligament travels from the outer surface of the femur to the head of the fibula. It resists impacts from the inner surface of the knee- varus forces.
Anterior Cruciate Ligament (ACL) - The ACL is one of the most important structures in the knee- not least because injury to it may require extensive surgery and rehabilitation. The cruciate ligaments are so called because they form a cross in the middle of the knee joint. The ACL, travels from the anterior (front) of the tibia to the posterior (back) of the femur and prevents the tibia moving forward. It is most commonly injured in twisting movements.
Posterior Cruciate Ligament (PCL) - This ligament travels from the posterior surface of the tibia to the anterior surface of the femur and in doing so wraps around the ACL.
Menisci (knee cartilage)
Each knee joint has two crescent-shaped cartilage menisci. These lie on the medial (inner) and lateral (outer) edges of the upper surface of the tibia bone. They are essential components, acting as shock absorbers for the knee as well as allowing for correct weight distribution between the tibia and the femur.
Muscle Groups surrounding the knee joint
Muscle Groups surrounding the knee joint
The knee joint capsule
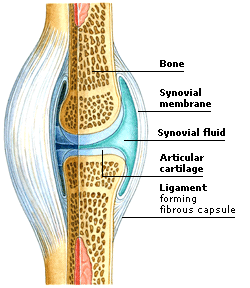
The joint capsule is a thick ligamentous structure that surrounds the entire knee. Inside this capsule is a specialized membrane known as the synovial membrane which provides nourishment to all the surrounding structures. Other structures include the infrapatellar fat pad and bursa which function as cushions to exterior forces on the knee. The capsule itself is strengthened by the surrounding ligaments.
Muscle
The two main muscle groups of the knee knee joint are the quadriceps and the hamstrings. Both play a vital role, both moving and stabilizing the knee joint.
Quadriceps- The quadriceps muscle group is made up of four different individual muscles which join together forming the quadriceps tendon. This thick tendon connects the muscle to the patella which in turn connects to the tibia via the patellar tendon. Contraction of the quadriceps, pull the patella upwards and leads to knee extension.
Hamstrings-The hamstrings function in flexing the knee joint as well as providing stability on either side of the joint line.
KNEE PAIN
1.BURSITIS
Bursitis causes pain and tenderness around the affected bone or tendon. The bursae sacs may swell, often making movement difficult. The most commonly affected joints are the shoulder, elbow, wrist and hand, knee, and foot.
Knee
Kneecap (prepatellar) bursitis: Swelling on the front of the kneecap is usually associated with either chronic trauma (from kneeling) or an acute blow to the knee. Swelling may occur as late as 7-10 days after a single blow to the area, usually from a fall.
Kneecap (prepatellar) bursitis: Swelling on the front of the kneecap is usually associated with either chronic trauma (from kneeling) or an acute blow to the knee. Swelling may occur as late as 7-10 days after a single blow to the area, usually from a fall.
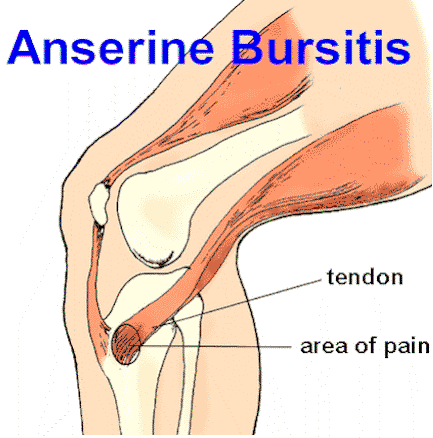
Anserine bursitis: The anserine bursa is fan shaped and lies among 3 of the major tendons at the knee. The name anserine (gooselike) comes from the shape of the swollen bursa. When restrained by the 3 tendons, the bursa looks like a goose's foot. This type of bursitis is most often seen in people with arthritis, especially overweight middle-aged women with osteoarthritis.The pain is typically produced when the knee is bent and is particularly troublesome at night. People often seek comfort by sleeping with a pillow between their thighs. The pain can radiate to the inner thigh and midcalf and usually increases on climbing stairs and at extremes of bending and extending. The area of tenderness is on the middle part of the knee. Anserine bursitis also occurs as an overuse or traumatic injury among athletes, particularly long-distance runners.
Bursitis Treatment
The doctor will probably recommend home care with P-R-I-C-E-M: protection, rest, ice, compression, elevation, and medications (discussed below).
Protection includes padding especially for bursae close to the surface of the skin on the ankles and knees.
Relative rest of the affected area if possible may help symptoms. Choose alternate types of exercise activities that eliminate painful motions. Swimming may help rather than hurt.
Ice is a very effective anti-inflammatory and pain-relieving agent. Small ice packs, such as packages of frozen vegetables or water frozen in foam coffee cups, applied to the area for about 10 minutes at least twice a day may help decrease inflammation.
Compression and Elevation are helpful when it is feasible to compress the area. An elastic bandage can be applied (especially to knees and elbows). Keep the area elevated above the heart to keep blood from pooling there.
Medications such as aspirin or ibuprofen may be helpful to reduce inflammation. Consult your doctor before taking these if you are on any blood-thinning medications or have a history of stomach ulcers.
Relative rest of the affected area if possible may help symptoms. Choose alternate types of exercise activities that eliminate painful motions. Swimming may help rather than hurt.
Ice is a very effective anti-inflammatory and pain-relieving agent. Small ice packs, such as packages of frozen vegetables or water frozen in foam coffee cups, applied to the area for about 10 minutes at least twice a day may help decrease inflammation.
Compression and Elevation are helpful when it is feasible to compress the area. An elastic bandage can be applied (especially to knees and elbows). Keep the area elevated above the heart to keep blood from pooling there.
Medications such as aspirin or ibuprofen may be helpful to reduce inflammation. Consult your doctor before taking these if you are on any blood-thinning medications or have a history of stomach ulcers.
2.RUNNER'S KNEE (PATELLOFEMORAL PAIN SYNDROME)
Description:
The knee is a complex joint. It includes the articulation between the tibia and femur (leg and thigh) and the patella (knee cap) and femur. The most common knee problems in running relate to what is called the "patellofemoral complex". This consists of the quadriceps, knee cap and patellar tendon. What is now called patellofemoral pain syndrome (PFPS) has also been called runner's knee, anterior knee pain, or chondromalacia of the patella. For many years runner's knee was considered to be a direct result of chondromalacia of the patella. This essentially means a softening of the cartilage of the knee cap. The anatomical sources of pain in this area is now considered to be from the richly innervated subchondral bone (bone below the articular cartilage), infrapatellar fat pad, or the medial and lateral retinaculum of the joint.
Description:
The knee is a complex joint. It includes the articulation between the tibia and femur (leg and thigh) and the patella (knee cap) and femur. The most common knee problems in running relate to what is called the "patellofemoral complex". This consists of the quadriceps, knee cap and patellar tendon. What is now called patellofemoral pain syndrome (PFPS) has also been called runner's knee, anterior knee pain, or chondromalacia of the patella. For many years runner's knee was considered to be a direct result of chondromalacia of the patella. This essentially means a softening of the cartilage of the knee cap. The anatomical sources of pain in this area is now considered to be from the richly innervated subchondral bone (bone below the articular cartilage), infrapatellar fat pad, or the medial and lateral retinaculum of the joint.
Cartilage does not have the same blood supply that bone does. It relies on intermittent compression to squeeze out waste products and then allow nutrients to enter the cartilage from the synovial fluid of the joint. During running certain mechanical conditions may predispose you to a mistracking knee cap. Portions of the cartilage may then be under either too much or too little pressure and the appropriate intermittent compression that is needed for waste removal and nutrition supply may not be present. This may result in cartilage deterioration, which at the knee usually occurs on the medial aspect or inner part of the knee cap. All patello-femoral pain though may not be caused by this mechanism, although uneven stresses across the joint are believed to play an important role in the development of pain in this area.
The symptoms of runners knee include pain near the knee cap usually at the medial (inner) portion and below it. Pain is usually also felt after sitting for a long period of time with the knees bent. Running downhill and sometimes even walking down stairs can be followed by pain. This has been called the "movie theatre sign". The symptoms are aggravated when the knee is bent since (with increased vectors of force) increased pressure exists between the joint surface of the knee cap and the articular surface of the femur (thigh bone). This increase in force over-stresses the injured area and leads to pain.
Causes:
Factors that increase what is known as the "Q" (Quadriceps) angle increases the chance of having runners knee. The Q angle is an estimate of the effective angle at which the quadriceps averages its pull. It is determined by drawing a line from the Anterior Superior Iliac Spine (bump above and in front of your hip joint) to the center of your knee cap and a second line from the center of your knee cap to the insertion of the patellar tendon (where the tendon below your knee cap inserts). Normal is below 12 degrees, abnormal is usually considered to be above 15 degrees. Many times adding to the strong lateral pull of the bulk of the quadriceps is a weak vastus medialis (VMO). This is the portion of the quadriceps that helps medially stabilize the patella. It runs along the inside portion of the thigh bone to join at the knee cap with the other three muscles making up the quadriceps. Some of the mechanical conditions that may contribute to this include:
-Wide Hips (female runners)
-Knock Knees (Genu Valgum)
-Subluxating Patella
-Patella Alta (high patella)
-Small medial pole of patella or corresponding portion of femur
-Weak Vastus Medialis
-Weak Quadriceps Muscles
-Tight Hamstrings or calf muscles
-Pronation of the feet
The symptoms of runners knee include pain near the knee cap usually at the medial (inner) portion and below it. Pain is usually also felt after sitting for a long period of time with the knees bent. Running downhill and sometimes even walking down stairs can be followed by pain. This has been called the "movie theatre sign". The symptoms are aggravated when the knee is bent since (with increased vectors of force) increased pressure exists between the joint surface of the knee cap and the articular surface of the femur (thigh bone). This increase in force over-stresses the injured area and leads to pain.
Causes:
Factors that increase what is known as the "Q" (Quadriceps) angle increases the chance of having runners knee. The Q angle is an estimate of the effective angle at which the quadriceps averages its pull. It is determined by drawing a line from the Anterior Superior Iliac Spine (bump above and in front of your hip joint) to the center of your knee cap and a second line from the center of your knee cap to the insertion of the patellar tendon (where the tendon below your knee cap inserts). Normal is below 12 degrees, abnormal is usually considered to be above 15 degrees. Many times adding to the strong lateral pull of the bulk of the quadriceps is a weak vastus medialis (VMO). This is the portion of the quadriceps that helps medially stabilize the patella. It runs along the inside portion of the thigh bone to join at the knee cap with the other three muscles making up the quadriceps. Some of the mechanical conditions that may contribute to this include:
-Wide Hips (female runners)
-Knock Knees (Genu Valgum)
-Subluxating Patella
-Patella Alta (high patella)
-Small medial pole of patella or corresponding portion of femur
-Weak Vastus Medialis
-Weak Quadriceps Muscles
-Tight Hamstrings or calf muscles
-Pronation of the feet
Treatment Summary:
Rest or Relative Rest: Run Less
Avoid exercises or activities that require your knees to be bent
Avoid running or walking downhill, downstairs or down inclines
Do posterior muscle stretches (hamstrings and calf muscles)
Do Straight Leg Lifts (Start with 3 sets of 10, work up to 10 sets of 10)
Check Your Feet and Shoes, overpronation often contributes to this problem
Consider More Stable Shoes (with better anti-pronation features)
Orthotics If Needed (OTC or Custom)
Rest or Relative Rest: Run Less
Avoid exercises or activities that require your knees to be bent
Avoid running or walking downhill, downstairs or down inclines
Do posterior muscle stretches (hamstrings and calf muscles)
Do Straight Leg Lifts (Start with 3 sets of 10, work up to 10 sets of 10)
Check Your Feet and Shoes, overpronation often contributes to this problem
Consider More Stable Shoes (with better anti-pronation features)
Orthotics If Needed (OTC or Custom)
Orthotics:
Orthotics can be a great assist in the therapy of patellofemoral pain syndrome and patellofemoral dysfunction. A variety of studies over the years have shown their effectiveness in treating this in runners. A recent study (Saxena 2003) claimed 76% improved, 2% asymptomatic after previous failed treatment. Orthotics limit the maximum amount of excessive pronation. They also have been demonstrated to reduce the speed (acceleration) of internal tibial rotation. Reducing the speed of internal tibial rotation will reduce the amount of sudden stresses applied to the undersurface of the patella and the need for the VMO ( vastus medialis ) to work so hard in maintaining proper tracking and positioning of the patella. As per Newton's Laws slower motions will require less force to counterbalance them.
Orthotics can be a great assist in the therapy of patellofemoral pain syndrome and patellofemoral dysfunction. A variety of studies over the years have shown their effectiveness in treating this in runners. A recent study (Saxena 2003) claimed 76% improved, 2% asymptomatic after previous failed treatment. Orthotics limit the maximum amount of excessive pronation. They also have been demonstrated to reduce the speed (acceleration) of internal tibial rotation. Reducing the speed of internal tibial rotation will reduce the amount of sudden stresses applied to the undersurface of the patella and the need for the VMO ( vastus medialis ) to work so hard in maintaining proper tracking and positioning of the patella. As per Newton's Laws slower motions will require less force to counterbalance them.
3.OSTEOARTHRITIS
Osteoarthritis is a type of arthritis that is caused by the breakdown and eventual loss of the cartilage of one or more joints. Cartilage is a protein substance that serves as a "cushion" between the bones of the joints. Osteoarthritis is also known as degenerative arthritis. Among the over 100 different types of arthritis conditions, osteoarthritis is the most common, affecting over 20 million people in the United States. Osteoarthritis occurs more frequently as we age. Before age 45, osteoarthritis occurs more frequently in males. After 55 years of age, it occurs more frequently in females. In the United States, all races appear equally affected. A higher incidence of osteoarthritis exists in the Japanese population, while South-African blacks, East Indians, and Southern Chinese have lower rates.
Osteoarthritis commonly affects the hands, feet, spine, and large weight-bearing joints, such as the hips and knees. Most cases of osteoarthritis have no known cause and are referred to as primary osteoarthritis. When the cause of the osteoarthritis is known, the condition is referred to as secondary osteoarthritis. Osteoarthritis is sometimes abbreviated OA.
Causes osteoarthritis
Primary osteoarthritis is mostly related to aging. With aging, the water content of the cartilage increases, and the protein makeup of cartilage degenerates. Eventually, cartilage begins to degenerate by flaking or forming tiny crevasses. In advanced cases, there is a total loss of cartilage cushion between the bones of the joints. Repetitive use of the worn joints over the years can irritate and inflame the cartilage, causing joint pain and swelling. Loss of the cartilage cushion causes friction between the bones, leading to pain and limitation of joint mobility. Inflammation of the cartilage can also stimulate new bone outgrowths (spurs, also referred to as osteophytes) to form around the joints. Osteoarthritis occasionally can develop in multiple members of the same family, implying a hereditary (genetic) basis for this condition.
Secondary osteoarthritis is caused by another disease or condition. Conditions that can lead to secondary osteoarthritis include obesity, repeated trauma or surgery to the joint structures, abnormal joints at birth (congenital abnormalities), gout, diabetes, and other hormone disorders.
Obesity causes osteoarthritis by increasing the mechanical stress on the cartilage. In fact, next to aging, obesity is the most powerful risk factor for osteoarthritis of the knees. The early development of osteoarthritis of the knees among weight lifters is believed to be in part due to their high body weight.
Primary osteoarthritis is mostly related to aging. With aging, the water content of the cartilage increases, and the protein makeup of cartilage degenerates. Eventually, cartilage begins to degenerate by flaking or forming tiny crevasses. In advanced cases, there is a total loss of cartilage cushion between the bones of the joints. Repetitive use of the worn joints over the years can irritate and inflame the cartilage, causing joint pain and swelling. Loss of the cartilage cushion causes friction between the bones, leading to pain and limitation of joint mobility. Inflammation of the cartilage can also stimulate new bone outgrowths (spurs, also referred to as osteophytes) to form around the joints. Osteoarthritis occasionally can develop in multiple members of the same family, implying a hereditary (genetic) basis for this condition.
Secondary osteoarthritis is caused by another disease or condition. Conditions that can lead to secondary osteoarthritis include obesity, repeated trauma or surgery to the joint structures, abnormal joints at birth (congenital abnormalities), gout, diabetes, and other hormone disorders.
Obesity causes osteoarthritis by increasing the mechanical stress on the cartilage. In fact, next to aging, obesity is the most powerful risk factor for osteoarthritis of the knees. The early development of osteoarthritis of the knees among weight lifters is believed to be in part due to their high body weight.
Repeated trauma to joint tissues (ligaments, bones, and cartilage) is believed to lead to early osteoarthritis of the knees in soccer players. Interestingly, studies have not found an increased risk of osteoarthritis in long-distance runners.
Crystal deposits in the cartilage can cause cartilage degeneration and osteoarthritis. Uric acid crystals cause arthritis in gout, while calcium pyrophosphate crystals cause arthritis in pseudogout.
Some people are born with abnormally formed joints (congenital abnormalities) that are vulnerable to mechanical wear, causing early degeneration and loss of joint cartilage. Osteoarthritis of the hip joints is commonly related to structural abnormalities of these joints that had been present since birth.
Hormone disturbances, such as diabetes and growth hormone disorders, are also associated with early cartilage wear and secondary osteoarthritis.
Crystal deposits in the cartilage can cause cartilage degeneration and osteoarthritis. Uric acid crystals cause arthritis in gout, while calcium pyrophosphate crystals cause arthritis in pseudogout.
Some people are born with abnormally formed joints (congenital abnormalities) that are vulnerable to mechanical wear, causing early degeneration and loss of joint cartilage. Osteoarthritis of the hip joints is commonly related to structural abnormalities of these joints that had been present since birth.
Hormone disturbances, such as diabetes and growth hormone disorders, are also associated with early cartilage wear and secondary osteoarthritis.
Symptom
There can be swelling, warmth, and creaking of the affected joints. Pain and stiffness of the joints can also occur after long periods of inactivity (for example, sitting in a theater). In severe osteoarthritis, complete loss of the cartilage cushion causes friction between bones, causing pain at rest or pain with limited motion.
Symptoms of osteoarthritis vary greatly from patient to patient. Some patients can be debilitated by their symptoms. On the other hand, others may have remarkably few symptoms in spite of dramatic degeneration of the joints apparent on X-rays. Symptoms also can be intermittent. It is not unusual for patients with osteoarthritis of the finger joints of the hands and knees to have years of pain-free intervals between symptoms.
Symptoms of osteoarthritis vary greatly from patient to patient. Some patients can be debilitated by their symptoms. On the other hand, others may have remarkably few symptoms in spite of dramatic degeneration of the joints apparent on X-rays. Symptoms also can be intermittent. It is not unusual for patients with osteoarthritis of the finger joints of the hands and knees to have years of pain-free intervals between symptoms.
Treatment
Aside from weight reduction and avoiding activities that exert excessive stress on the joint cartilage, there is no specific treatment to halt cartilage degeneration or to repair damaged cartilage in osteoarthritis. The goal of treatment in osteoarthritis is to reduce joint pain and inflammation while improving and maintaining joint function. Some patients with osteoarthritis have minimal or no pain and may not need treatment. Others may benefit from conservative measures such as rest, exercise, diet control with weight reduction, physical and occupational therapy, and mechanical support devices. These measures are particularly important when large, weight-bearing joints are involved, such as the hips or knees. In fact, even modest weight reduction can help to decrease symptoms of osteoarthritis of the large joints, such as the knees and hips. Medications are used to complement the physical measures described above. Medication may be used topically, taken orally, or injected into the joints to decrease joint inflammation and pain. When conservative measures fail to control pain and improve joint function, surgery can be considered.
Resting sore joints decreases stress on the joints and relieves pain and swelling. Patients are asked to simply decrease the intensity and/or frequency of the activities that consistently cause joint pain.
Exercise usually does not aggravate osteoarthritis when performed at levels that do not cause joint pain. Exercise is helpful in osteoarthritis in several ways. First, it strengthens the muscular support around the joints. It also prevents the joints from "freezing up" and improves and maintains joint mobility. Finally, it helps with weight reduction and promotes endurance. Applying local heat before and cold packs after exercise can help relieve pain and inflammation. Swimming is particularly well suited for patients with osteoarthritis because it allows patients to exercise with minimal impact stress to the joints. Other popular exercises include walking, stationary cycling, and light weight training.
Physical therapists can provide support devices, such as splints, canes, walkers, and braces. These devices can be helpful in reducing stress on the joints. Occupational therapists can assess the demands of daily activities and suggest additional devices that may help people at work or home. Finger splints can support individual joints of the fingers. Paraffin wax dips, warm water soaks, and nighttime cotton gloves can help ease hand symptoms. Spine symptoms can improve with a neck collar, lumbar corset, or a firm mattress, depending on what areas are involved.
In many patients with osteoarthritis, mild pain relievers such as aspirin and acetaminophen (Tylenol) may be sufficient treatment. Studies have shown that acetaminophen given in adequate doses can often be equally as effective as prescription anti-inflammatory medications in relieving pain in osteoarthritis of the knees. Since acetaminophen has fewer gastrointestinal side effects than NSAIDS, especially among the elderly people, acetaminophen is generally the preferred initial drug given to patients with osteoarthritis. Medicine to relax muscles in spasm might also be given temporarily. Pain-relieving creams applied to the skin over the joints can provide relief of minor arthritis pain. Examples include capsaicin (ArthriCare, Zostrix), salycin (Aspercreme), methyl salicylate (Ben-Gay, Icy Hot), and menthol (Flexall).
New treatments include an anti-inflammatory lotion, diclofenac (Voltaren Gel) and diclofenac patch (Flector Patch), which are being used for the relief of the pain of osteoarthritis.
Nonsteroidal anti-inflammatory drugs (NSAIDs) are medications that are used to reduce pain and inflammation in the joints. Examples of NSAIDs include aspirin (Ecotrin), ibuprofen (Motrin), nabumetone (Relafen), and naproxen (Naprosyn). It is sometimes possible to use NSAIDs for a while and then discontinue them for periods of time without recurrent symptoms, thereby decreasing side-effect risks.
The most common side effects of NSAIDs involve gastrointestinal distress, such as stomach upset, cramping diarrhea, ulcers, and even bleeding. The risk of these and other side effects increases in the elderly. Newer NSAIDs called COX-2 inhibitors have been designed that have less toxicity to the stomach and bowels. Because osteoarthritis symptoms vary and can be intermittent, these medicines might be given only when joint pains occur or prior to activities that have traditionally brought on symptoms.
Some studies, but not all, have suggested that alternative treatment with the food supplements glucosamine and chondroitin can relieve symptoms of pain and stiffness for some people with osteoarthritis. These supplements are available in pharmacies and health-food stores without a prescription, although there is no certainty about the purity of the products or the dose of the active ingredients because they are not monitored by the U.S. FDA. The National Institutes of Health is studying glucosamine and chondroitin in the treatment of osteoarthritis. Their initial research demonstrated only a minor benefit in relieving pain for those with the most severe osteoarthritis. Further studies, it is hoped, will clarify many issues regarding dosing, safety, and effectiveness of these products for osteoarthritis. Patients taking blood thinners should be careful when taking chondroitin as it can increase the blood thinning and cause excessive bleeding. Fish-oil supplements have been shown to have some anti-inflammatory properties, and increasing the dietary fish intake and/or taking fish-oil capsules (omega-3 capsules) can sometimes reduce the inflammation of arthritis.
While oral cortisone is generally not used in treating osteoarthritis, when injected directly into the inflamed joints, it can rapidly decrease pain and restore function. Since repetitive cortisone injections can be harmful to the tissues and bones, they are reserved for patients with more pronounced symptoms.
For persisting pain of severe osteoarthritis of the knee that does not respond to weight reduction, exercise, or medications, a series of injections of hyaluronic acid (Synvisc, Hyalgan) into the joint can sometimes be helpful, especially if surgery is not being considered. These products seem to work by temporarily restoring the thickness of the joint fluid, allowing better joint lubrication and impact capability, and perhaps by directly affecting pain receptors.
Surgery is generally reserved for those patients with osteoarthritis that is particularly severe and unresponsive to the conservative treatments. Arthroscopy, discussed above, can be helpful when cartilage tears are suspected. Osteotomy is a bone-removal procedure that can help realign some of the deformity in selected patients, usually those with knee disease. In some cases, severely degenerated joints are best treated by fusion (arthrodesis) or replacement with an artificial joint (arthroplasty). Total hip and total knee replacements are now commonly performed in community hospitals throughout the United States. These can bring dramatic pain relief and improved function.
Resting sore joints decreases stress on the joints and relieves pain and swelling. Patients are asked to simply decrease the intensity and/or frequency of the activities that consistently cause joint pain.
Exercise usually does not aggravate osteoarthritis when performed at levels that do not cause joint pain. Exercise is helpful in osteoarthritis in several ways. First, it strengthens the muscular support around the joints. It also prevents the joints from "freezing up" and improves and maintains joint mobility. Finally, it helps with weight reduction and promotes endurance. Applying local heat before and cold packs after exercise can help relieve pain and inflammation. Swimming is particularly well suited for patients with osteoarthritis because it allows patients to exercise with minimal impact stress to the joints. Other popular exercises include walking, stationary cycling, and light weight training.
Physical therapists can provide support devices, such as splints, canes, walkers, and braces. These devices can be helpful in reducing stress on the joints. Occupational therapists can assess the demands of daily activities and suggest additional devices that may help people at work or home. Finger splints can support individual joints of the fingers. Paraffin wax dips, warm water soaks, and nighttime cotton gloves can help ease hand symptoms. Spine symptoms can improve with a neck collar, lumbar corset, or a firm mattress, depending on what areas are involved.
In many patients with osteoarthritis, mild pain relievers such as aspirin and acetaminophen (Tylenol) may be sufficient treatment. Studies have shown that acetaminophen given in adequate doses can often be equally as effective as prescription anti-inflammatory medications in relieving pain in osteoarthritis of the knees. Since acetaminophen has fewer gastrointestinal side effects than NSAIDS, especially among the elderly people, acetaminophen is generally the preferred initial drug given to patients with osteoarthritis. Medicine to relax muscles in spasm might also be given temporarily. Pain-relieving creams applied to the skin over the joints can provide relief of minor arthritis pain. Examples include capsaicin (ArthriCare, Zostrix), salycin (Aspercreme), methyl salicylate (Ben-Gay, Icy Hot), and menthol (Flexall).
New treatments include an anti-inflammatory lotion, diclofenac (Voltaren Gel) and diclofenac patch (Flector Patch), which are being used for the relief of the pain of osteoarthritis.
Nonsteroidal anti-inflammatory drugs (NSAIDs) are medications that are used to reduce pain and inflammation in the joints. Examples of NSAIDs include aspirin (Ecotrin), ibuprofen (Motrin), nabumetone (Relafen), and naproxen (Naprosyn). It is sometimes possible to use NSAIDs for a while and then discontinue them for periods of time without recurrent symptoms, thereby decreasing side-effect risks.
The most common side effects of NSAIDs involve gastrointestinal distress, such as stomach upset, cramping diarrhea, ulcers, and even bleeding. The risk of these and other side effects increases in the elderly. Newer NSAIDs called COX-2 inhibitors have been designed that have less toxicity to the stomach and bowels. Because osteoarthritis symptoms vary and can be intermittent, these medicines might be given only when joint pains occur or prior to activities that have traditionally brought on symptoms.
Some studies, but not all, have suggested that alternative treatment with the food supplements glucosamine and chondroitin can relieve symptoms of pain and stiffness for some people with osteoarthritis. These supplements are available in pharmacies and health-food stores without a prescription, although there is no certainty about the purity of the products or the dose of the active ingredients because they are not monitored by the U.S. FDA. The National Institutes of Health is studying glucosamine and chondroitin in the treatment of osteoarthritis. Their initial research demonstrated only a minor benefit in relieving pain for those with the most severe osteoarthritis. Further studies, it is hoped, will clarify many issues regarding dosing, safety, and effectiveness of these products for osteoarthritis. Patients taking blood thinners should be careful when taking chondroitin as it can increase the blood thinning and cause excessive bleeding. Fish-oil supplements have been shown to have some anti-inflammatory properties, and increasing the dietary fish intake and/or taking fish-oil capsules (omega-3 capsules) can sometimes reduce the inflammation of arthritis.
While oral cortisone is generally not used in treating osteoarthritis, when injected directly into the inflamed joints, it can rapidly decrease pain and restore function. Since repetitive cortisone injections can be harmful to the tissues and bones, they are reserved for patients with more pronounced symptoms.
For persisting pain of severe osteoarthritis of the knee that does not respond to weight reduction, exercise, or medications, a series of injections of hyaluronic acid (Synvisc, Hyalgan) into the joint can sometimes be helpful, especially if surgery is not being considered. These products seem to work by temporarily restoring the thickness of the joint fluid, allowing better joint lubrication and impact capability, and perhaps by directly affecting pain receptors.
Surgery is generally reserved for those patients with osteoarthritis that is particularly severe and unresponsive to the conservative treatments. Arthroscopy, discussed above, can be helpful when cartilage tears are suspected. Osteotomy is a bone-removal procedure that can help realign some of the deformity in selected patients, usually those with knee disease. In some cases, severely degenerated joints are best treated by fusion (arthrodesis) or replacement with an artificial joint (arthroplasty). Total hip and total knee replacements are now commonly performed in community hospitals throughout the United States. These can bring dramatic pain relief and improved function.
4.OSTEOMALACIA
Osteomalacia is a disease in which the bones become soft and weak. This can lead to fractures in adults and children and abnormal growth and develoment in children. When osteomalacia occurs in children, it is called rickets.
Calcium, phosphorus and vitamin D are necessary nutrients for the develoment and maintenance of strong, healthy bones. Osteomalacia occurs as the result of an inability of the body to absorb calcium and phosphorus from food and to get these minerals into the bones to make them strong.
Vitamin D is necessary for this process, and the osteomalacia can result from a variety of problems with vitamin D. These include a lack of vitamin D in the diet and insufficient exposure to sunlight. Exposure to sunlight produces vitamin D in the body, and sunlight is the body's primary source of vitamin D. There can also be a problem with malabsorption of vitamin D by the intestines.
Other populations at risk for the disease include the elderly, people who live in long-term care, or people who are lactose intolerant or do not ingest enough dairy products. Always using very strong sunscreen and having dark skin also increases the risk. Dark skin and sunscreen block the absorption of the rays of the sun, which are needed for the body to produce vitamin D.
Some chronic diseases that interfere with vitamin D absorption or metabolism can cause osteomalacia. These include alcoholism, cancer, liver disease, celiac disease, and disorders of vitamin D metabolism.
Diagnosis of osteomalacia begins with taking a thorough personal and family medical history, including symptoms, and a physical examination. Diagnostic tests include blood tests that measure levels of vitamin D, calcium, and phosphate in the blood. X-rays and bone density testing can check for fractures and bone loss. However, the most definitive test is a bone biopsy, which examines a sample of bone tissue under a microscope for bone softening.
Calcium, phosphorus and vitamin D are necessary nutrients for the develoment and maintenance of strong, healthy bones. Osteomalacia occurs as the result of an inability of the body to absorb calcium and phosphorus from food and to get these minerals into the bones to make them strong.
Vitamin D is necessary for this process, and the osteomalacia can result from a variety of problems with vitamin D. These include a lack of vitamin D in the diet and insufficient exposure to sunlight. Exposure to sunlight produces vitamin D in the body, and sunlight is the body's primary source of vitamin D. There can also be a problem with malabsorption of vitamin D by the intestines.
Other populations at risk for the disease include the elderly, people who live in long-term care, or people who are lactose intolerant or do not ingest enough dairy products. Always using very strong sunscreen and having dark skin also increases the risk. Dark skin and sunscreen block the absorption of the rays of the sun, which are needed for the body to produce vitamin D.
Some chronic diseases that interfere with vitamin D absorption or metabolism can cause osteomalacia. These include alcoholism, cancer, liver disease, celiac disease, and disorders of vitamin D metabolism.
Diagnosis of osteomalacia begins with taking a thorough personal and family medical history, including symptoms, and a physical examination. Diagnostic tests include blood tests that measure levels of vitamin D, calcium, and phosphate in the blood. X-rays and bone density testing can check for fractures and bone loss. However, the most definitive test is a bone biopsy, which examines a sample of bone tissue under a microscope for bone softening.
Osteomalacia: Symptoms
The symptoms of osteomalacia vary depending on the stage of the disease and the individual. Symptoms in adults and children with the disease may include muscle weakness, bone pain, muscle cramps, muscle stiffness, numbness or tingling, weakness, and fatigue.
Osteomalacia: Treatments
The first step in treating osteomalacia is prevention. Osteomalacia is a very preventable disease. Prevention includes eating a diet that includes a sufficient amount of vitamin D. Vitamin D is found in fortified dairy products, such as milk, and in egg yolks and oily fish, such as salmon, mackerel, and sardines.