I.PENDAHULUAN
Parese nervus fasialis perifer merupakan kelemahan jenis lower motor neuron yang terjadi bila nukleus atau serabut distal nervus fasialis terganggu, yang menyebabkan kelemahan otot wajah.1 Parese nervus facialis biasanya mengarah pada suatu lesi nervus fasialis ipsilateral atau dapat pula disebabkan lesi nukleus fasialis ipsilateral pada pons.2
II.ANATOMI DAN FISIOLOGI
Nervus Fasialis mengandungi empat macam serabut :1
1. Serabut somatomotorik, yang memepersarafi otot-otot wajah (kecuali muskulus levator palpebrae (N.III), otot platisma, stilohioid, digastricus bagian posterior dan stapedius di telinga tengah.
2. Serabut viseromotorik (parasimpatis) yang datang dari nukleus salivatorius superior. Serabut saraf ini mengurus glandula dan mukosa faring, palatum, rongga hidung, sinus paranasal dan glandula submaksiler serata sublingual dan maksilaris.
3. Serabut viserosensorik yang menghantar implus dari alat pengecap di dua pertiga bagian depan lidah.
4. Serabut somatosensorik rasa nyeri dan mungkin juga rasa suhu dan rabadari bagian daerah kulit dan mukosa yang dipersarafi nervus trigeminus. Daerah overlapping disarafi oleh dari satu saraf ini terdapat pada lidah, platum, meatus acusticus eksterna dan bagian luar dari gendang telinga.
Nervus facialis terutama merupakan saraf motorik, yang menginervasi otot-otot ekspresi wajah. Disamping saraf ini membawa serabut parasimpatis ke kelenjar ludah dan air mata dan ke selaput mukosa rongga hidung dan mulut dan juga menghantar berbagai jenis sensasi termasuk sensasi eksteroseptif dari daerah gendang telinga sensasi pengecapan dari 2/3 bagian depan lidah, sensasi viseral umum dari kelenjar ludah, mukosa hidung dan faring dan sensasi proprioseptif dari otot-otot yang disarafinya.1
Inti motorik nervus fasialis terletak dipons. Serabut mengintari inti nervus abdusen, dan kelenjar di bagian lateral pons. Nervus intermedius keluar di permukaan lateral pons diantara nervus fasialis dan nervus vestibukoklearis. Nervus fasialis bersama dengan nervus intermedius dan nervus vestibulokoklearis kemudian memasuki meatus akusticus internus. Di sini nervus facialis bersatu dengan nervus intermedius dan menjadi satu berkas yang berjalan di dalam kanalis facialis dan kemudian masuk ke dalam os mastoid. Ia keluar dari tulang tengkorak melalui foramen stilomastoideum , dan bercabang untuk mempersarafi otot-otot wajah.1
III. ETIOPATOGENESIS
Parese nervus fasialis timbul karena berbagai etiologi dengan proses patogenesis yang bervariasi, yaitu :
1.Trauma
Parese nervus fasialis bisa terjadi karena trauma kepala, terutama jika terjadi fraktur basis cranii, khususnya bila terjadi fraktur longitudinal. Selain itu luka tusuk, luka tembak serta penekanan forsep saat lahir juga bisa menjadi penyebab. Nervus fasialis pun dapat cedera pada operasi mastoid, operasi neuroma akusik atau neuralgia trigeminal dan operasi kelenjar parotis.3
2.Tumor
Tumor yang bermetastasis ke tulang temporal merupakan penyebab yang paling sering ditemukan. Biasanya berasal dari tumor payudara, paru-paru, dan prostat. Juga dilaporkan bahwa penyebaran langsung dari tumor regional dan sel schwann, kista dan tumor ganas maupun jinak dari kelenjar parotis bisa menginvasi cabang akhir dari nervus fasialis yang berdampak sebagai bermacam-macam tingkat kelumpuhan. Pada kasus yang sangat jarang, karena pelebaran aneurisma arteri karotis dapat mengganggu fungsi motorik nervus fasialis secara ipsilateral.4
3. Paralisis nervus fasialis perifer telah dijelaskan dalam banyak kasus embriopati talidomid..Larutan antiseptic kloroseksol yang banyak digunakan dalam pasta elektroda dan berbagai krim kulit, telah dilaporkan bahwa dapat menyebabkan paralisis fasialis yang tiba-tiba.Ingesti etilenglikol, baik dalam percobaan bunuh diri maupun mabuk, dapat mengakibatkan kelemahan fasial tipe perifer, baik permanen ataupun temporer.4
4. Kongenital
Parese nervus fasialis bilateral kadang merupakan kelainan congenital yang kemungkinan terjadi karena adanya gangguan perkembangan nervus fasialis dan seringkali bersamaan dengan kelemahan okular (sindrom Moibeus).5
5.Bell’s Palsy
Parese Bell merupakan lesi nervus fasialis yang tidak diketahui penyebabnya atau tidak menyertai penyakit lain. Karena proses yang dikenal awam sebagai masuk angin atau dalam bahasa inggris “cold” nerfus facialis bisa sembab. Karena terjepit di dalam foramen stilomastoideus dan menimbulkan kelumpuhan tipe LMN yang disebut sebagai Bell’s Palsy.6
6.Penyakti-penyakit tertentu
Parese fasialis perifer dapat terjadi pada penyakit-penyakit tertentu, misalnya DM, hepertensi berat, anestesi local pada pencabutan gigi, infeksi telinga tengah, sindrom Guillian Barre.6
IV.GEJALA DAN TANDA KLINIK
Gejala dan tanda klinik yang berhubungan dengan lokasi lesi :
1. Lesi di luar foramen stilomastoideus
Mulut tertarik kearah sisi mulut yang sehat, makan terkumpul di antara pipi dan gusi. Lipatan kulit dahi menghilang. Apabila mata yang terkena tidak ditutup atau tidak dilindungi maka air mata akan keluar terus menerus.
2. Lesi di kanalis fasialis (melibatkan korda timpani)
Gejala dan tanda klinik seperti pada (1), ditambah dengan hilangnya ketajaman pengecapan lidah (2/3 bagian depan) dan salivasi di sisi yang terkena berkurang. Hilangnya daya pengecapan pada lidah menunjukkan terlibatnya nervus intermedius, sekaligus menunjukkan lesi di antara pons dan titik dimana korda timpani bergabung dengan nervus fasialis di kanalis fasialis.
3.Lesi di kanalis fasialis lebih tinggi lagi (melibatkan muskulus stapedius)
Gejala dan tanda klinik seperti (1) dan (2) di tambah dengan hiperakusis
4.Lesi ditempat yang lebih tinggi lagi (melibatkan ganglion genikulatum)
Gejala dan tanda kilinik seperti pada (1),(2),(3) disertai dengan nyeri di belakang dan didalam liang telinga . Kasus seperti ini dapat terjadi pascaherpes di membrana timpani dan konka. Sindrom Ramsay-Hunt adalah parese fasialis perifer yang berhubungan dengan herpes zoster di ganglion genikulatum. Lesi herpertik terlihat di membrana timpani, kanalis auditorius eksterna dan pinna.
5.Lesi di meatus akustikus internus
Gejala dan tanda klinik seperti diatas ditambah dengan tuli akibat terlibatnya nervus akustikus
6.Lesi ditempat keluarnya nervus fasialis dari pons.
Gejala dan tanda klinik sama dengan diatas, disertai gejala dan tanda terlibatnya nervus trigeminus, nervus akustikus dan kadang – kadang juga nervus abdusen, nervus aksesorius dan nervus hipoglossus.
V.DIAGNOSA BANDING
III. ETIOPATOGENESIS
Parese nervus fasialis timbul karena berbagai etiologi dengan proses patogenesis yang bervariasi, yaitu :
1.Trauma
Parese nervus fasialis bisa terjadi karena trauma kepala, terutama jika terjadi fraktur basis cranii, khususnya bila terjadi fraktur longitudinal. Selain itu luka tusuk, luka tembak serta penekanan forsep saat lahir juga bisa menjadi penyebab. Nervus fasialis pun dapat cedera pada operasi mastoid, operasi neuroma akusik atau neuralgia trigeminal dan operasi kelenjar parotis.3
2.Tumor
Tumor yang bermetastasis ke tulang temporal merupakan penyebab yang paling sering ditemukan. Biasanya berasal dari tumor payudara, paru-paru, dan prostat. Juga dilaporkan bahwa penyebaran langsung dari tumor regional dan sel schwann, kista dan tumor ganas maupun jinak dari kelenjar parotis bisa menginvasi cabang akhir dari nervus fasialis yang berdampak sebagai bermacam-macam tingkat kelumpuhan. Pada kasus yang sangat jarang, karena pelebaran aneurisma arteri karotis dapat mengganggu fungsi motorik nervus fasialis secara ipsilateral.4
3. Paralisis nervus fasialis perifer telah dijelaskan dalam banyak kasus embriopati talidomid..Larutan antiseptic kloroseksol yang banyak digunakan dalam pasta elektroda dan berbagai krim kulit, telah dilaporkan bahwa dapat menyebabkan paralisis fasialis yang tiba-tiba.Ingesti etilenglikol, baik dalam percobaan bunuh diri maupun mabuk, dapat mengakibatkan kelemahan fasial tipe perifer, baik permanen ataupun temporer.4
4. Kongenital
Parese nervus fasialis bilateral kadang merupakan kelainan congenital yang kemungkinan terjadi karena adanya gangguan perkembangan nervus fasialis dan seringkali bersamaan dengan kelemahan okular (sindrom Moibeus).5
5.Bell’s Palsy
Parese Bell merupakan lesi nervus fasialis yang tidak diketahui penyebabnya atau tidak menyertai penyakit lain. Karena proses yang dikenal awam sebagai masuk angin atau dalam bahasa inggris “cold” nerfus facialis bisa sembab. Karena terjepit di dalam foramen stilomastoideus dan menimbulkan kelumpuhan tipe LMN yang disebut sebagai Bell’s Palsy.6
6.Penyakti-penyakit tertentu
Parese fasialis perifer dapat terjadi pada penyakit-penyakit tertentu, misalnya DM, hepertensi berat, anestesi local pada pencabutan gigi, infeksi telinga tengah, sindrom Guillian Barre.6
IV.GEJALA DAN TANDA KLINIK
Gejala dan tanda klinik yang berhubungan dengan lokasi lesi :
1. Lesi di luar foramen stilomastoideus
Mulut tertarik kearah sisi mulut yang sehat, makan terkumpul di antara pipi dan gusi. Lipatan kulit dahi menghilang. Apabila mata yang terkena tidak ditutup atau tidak dilindungi maka air mata akan keluar terus menerus.
2. Lesi di kanalis fasialis (melibatkan korda timpani)
Gejala dan tanda klinik seperti pada (1), ditambah dengan hilangnya ketajaman pengecapan lidah (2/3 bagian depan) dan salivasi di sisi yang terkena berkurang. Hilangnya daya pengecapan pada lidah menunjukkan terlibatnya nervus intermedius, sekaligus menunjukkan lesi di antara pons dan titik dimana korda timpani bergabung dengan nervus fasialis di kanalis fasialis.
3.Lesi di kanalis fasialis lebih tinggi lagi (melibatkan muskulus stapedius)
Gejala dan tanda klinik seperti (1) dan (2) di tambah dengan hiperakusis
4.Lesi ditempat yang lebih tinggi lagi (melibatkan ganglion genikulatum)
Gejala dan tanda kilinik seperti pada (1),(2),(3) disertai dengan nyeri di belakang dan didalam liang telinga . Kasus seperti ini dapat terjadi pascaherpes di membrana timpani dan konka. Sindrom Ramsay-Hunt adalah parese fasialis perifer yang berhubungan dengan herpes zoster di ganglion genikulatum. Lesi herpertik terlihat di membrana timpani, kanalis auditorius eksterna dan pinna.
5.Lesi di meatus akustikus internus
Gejala dan tanda klinik seperti diatas ditambah dengan tuli akibat terlibatnya nervus akustikus
6.Lesi ditempat keluarnya nervus fasialis dari pons.
Gejala dan tanda klinik sama dengan diatas, disertai gejala dan tanda terlibatnya nervus trigeminus, nervus akustikus dan kadang – kadang juga nervus abdusen, nervus aksesorius dan nervus hipoglossus.
V.DIAGNOSA BANDING
Lesi kortikal pada lesi ini dapat ditemukan keterlibatan tanda kortikal dan tanpa adanya gangguan pada otot dahi dan kelopak mata atas ini disebut sebagai lesi supranuklear. Dan lagi, kelemahan pada lesi perifer adalah sama dalam setiap jenis pergerakan, sementara pada lesi supranuklear dapat timbul perbedaan antara pergerakan volunter dan ekspresi emosional. Pergerakan volunter dapat lebih meningkat ataupun menurun dibandingkan pada saat pasien tersenyum atau tertawa.
Myasthenia Gravis, adalah satu cara untuk membedakannya dengan parese fasialis adalah bahwa myasthenia gravis memberikan respon terhadap injeksi tensilon atau neostigmin.
VI.PENATA LAKSANAAN
1. Proteksi mata sebelum tidur
2. Masase otot yang lumpuh. Pasien hendaknya melakukan masase otot wajah selama 5 menit dua kali sehari. Masase ini dimulai dari dagu dan bibir dan diarahkan ke atas
3. Sebuah bidai untuk mencegah kendurnya otot wajah bagian bawah yang dipakai secara umum dalam penanganan beberapa kasus. Sebuah metode sederhana yakni dengan membidai otot yang lumpuh dengan cara menggunakan plaster adhesive yang direkatkan pada dahi yang dibelah pada bagian bawahnya sehingga berbentuk seperti huruf “Y“ terbalik kemudian direkatkan pada bibir atas dan bawah seperti sedemikian rupa sehingga keduanya terangkat.
4. Stimulasi energi listrik dengan aliran galvanik berenergi lemah dianggap cukup bermanfaat.
5. Pemberian prednison (40-60 mg/hari) selama seminggu pertama hingga 10 hari setelah onset cukup menguntungkan, dan hal tersebut dapat menurunkan kemungkinan terjadinya paralisis yang permanen akibat adanya pembengkakan dari nervus dalam kanalis fasialis yang sempit.
6. Prosedur operasi biasanya cukup bermanfaat ketika penyembuhan spontan tidak terjadi. Neurolisis atau sambungan end to end dapat diindikasikan untuk lesi di eksrakranial atau pada cabang nervus fasialis. Ketika kerusakan saaf berada diatas foramen stilomastodeus, maka cara tersebut tidak efektif lagi dan perbaikan persarafan otot wajah hanya dapat dicapai dengan menyambungkan bagian distalnya nervus fasialis dengan bagian pusat dari salah satu saraf kranialis liannya, misalnya dengan saraf XII.
7. Tidak ada bukti yang nyata bahwa operasi dekompresi saraf fasialis cukup efektif dan bahkan hal tersebut bisa membahayakan.
VI.PENATA LAKSANAAN
1. Proteksi mata sebelum tidur
2. Masase otot yang lumpuh. Pasien hendaknya melakukan masase otot wajah selama 5 menit dua kali sehari. Masase ini dimulai dari dagu dan bibir dan diarahkan ke atas
3. Sebuah bidai untuk mencegah kendurnya otot wajah bagian bawah yang dipakai secara umum dalam penanganan beberapa kasus. Sebuah metode sederhana yakni dengan membidai otot yang lumpuh dengan cara menggunakan plaster adhesive yang direkatkan pada dahi yang dibelah pada bagian bawahnya sehingga berbentuk seperti huruf “Y“ terbalik kemudian direkatkan pada bibir atas dan bawah seperti sedemikian rupa sehingga keduanya terangkat.
4. Stimulasi energi listrik dengan aliran galvanik berenergi lemah dianggap cukup bermanfaat.
5. Pemberian prednison (40-60 mg/hari) selama seminggu pertama hingga 10 hari setelah onset cukup menguntungkan, dan hal tersebut dapat menurunkan kemungkinan terjadinya paralisis yang permanen akibat adanya pembengkakan dari nervus dalam kanalis fasialis yang sempit.
6. Prosedur operasi biasanya cukup bermanfaat ketika penyembuhan spontan tidak terjadi. Neurolisis atau sambungan end to end dapat diindikasikan untuk lesi di eksrakranial atau pada cabang nervus fasialis. Ketika kerusakan saaf berada diatas foramen stilomastodeus, maka cara tersebut tidak efektif lagi dan perbaikan persarafan otot wajah hanya dapat dicapai dengan menyambungkan bagian distalnya nervus fasialis dengan bagian pusat dari salah satu saraf kranialis liannya, misalnya dengan saraf XII.
7. Tidak ada bukti yang nyata bahwa operasi dekompresi saraf fasialis cukup efektif dan bahkan hal tersebut bisa membahayakan.
8. Ketika fungsi motorik pulih kembali, pasien hendaknya latihan mengerakkan berbagai otot wajahnya ketika sedang bercermin.6
VII.PROGNOSIS
Jika dengan stimulasi listrik teridentifikasi adanya aktivitas dari motorik unit dan jika dalam beberapa hari nervus fasialis sama sekali tidak dapat terstimulasi maka prognosisnya kurang baik. Dilaporkan bahwa adanya fibrilasi spontan dari otot dalam 2 atau 3 minggu menandakan bahwa setidaknya beberapa serabut saraf telah mengalami degenersi Wallerian. Kadang kadang dapat timbul gejala berupa spasme klonik otot wajah meskipun hal tersebut jarang parah. Sindrom air mata buaya, suatu lakrimasi unilateral pada saat makan bisa terjadi beberapa kasus, yang terjadi akibat berpindahnya serabut saraf dari ganglion genikulatum ke glandula lakrimalis. Lebih dari 50% kasus Bell’s palsy sembuh sempurna dalam kurun waktu beberapa bulan.5
VII.PROGNOSIS
Jika dengan stimulasi listrik teridentifikasi adanya aktivitas dari motorik unit dan jika dalam beberapa hari nervus fasialis sama sekali tidak dapat terstimulasi maka prognosisnya kurang baik. Dilaporkan bahwa adanya fibrilasi spontan dari otot dalam 2 atau 3 minggu menandakan bahwa setidaknya beberapa serabut saraf telah mengalami degenersi Wallerian. Kadang kadang dapat timbul gejala berupa spasme klonik otot wajah meskipun hal tersebut jarang parah. Sindrom air mata buaya, suatu lakrimasi unilateral pada saat makan bisa terjadi beberapa kasus, yang terjadi akibat berpindahnya serabut saraf dari ganglion genikulatum ke glandula lakrimalis. Lebih dari 50% kasus Bell’s palsy sembuh sempurna dalam kurun waktu beberapa bulan.5
VIII.KESIMPULAN
1. Parese nervus fasialis perifer dapat terjadi dengan berbagai etiologi diantaranya trauma, tumor, toksin, congenital, penyakit tertentu, serta idiopatik (Bell’spalsy).
1. Parese nervus fasialis perifer dapat terjadi dengan berbagai etiologi diantaranya trauma, tumor, toksin, congenital, penyakit tertentu, serta idiopatik (Bell’spalsy).
2. Manifestasi klinik dari parese nervus fasialis tergantung dari lokasi lesinya
3. Prognosis parese nervus fasialis perifer tergantung dari cepat tidaknya tindakan.
CONTOH KASUS
I. IDENTITAS
Nama : TN .L
Jenis Kelamin : LAKI-LAKI
Umur : 36 tahun
Pendidikan : SMA
Agama : Protestan
Tgl Masuk : 22 Agustus 2010 , pukul 22.00WIB
II. ANAMNESIS
Auto-alloanamnesis (dari IGD tanggal 22-08-10 pukul 22.00WIB)
A. Keluhan Utama :
Cedera di kepala dengan perdarahan di telinga kanan sejak kurang lebih 2 jam SMRS.
B. Riwayat Penyakit Sekarang :
CONTOH KASUS
I. IDENTITAS
Nama : TN .L
Jenis Kelamin : LAKI-LAKI
Umur : 36 tahun
Pendidikan : SMA
Agama : Protestan
Tgl Masuk : 22 Agustus 2010 , pukul 22.00WIB
II. ANAMNESIS
Auto-alloanamnesis (dari IGD tanggal 22-08-10 pukul 22.00WIB)
A. Keluhan Utama :
Cedera di kepala dengan perdarahan di telinga kanan sejak kurang lebih 2 jam SMRS.
B. Riwayat Penyakit Sekarang :
Pasien laki-laki datang di hantar ke IGD RSOB dengan keluhan cedera kepala ringan disertai perdarahan di telinga kanan sejak ± 2 jam SMRS. Sebelumnya OS terlibat dalam kecelakaan kerja di mana OS jatuh dari skyholder setinggi ± 20 meter.
Menurut OS, sebelum jatuh dia sempat berpaut pada kayu staging dan bagian muka sebelah kirinya sempat di hentam serpihan kayu sebelum OS jatuh ke tanah. Posisi ketika jatuh tidak diketahui. OS sempat pingsan, mual, muntah dan pusing. Lama pingsan tidak diketahui tapi OS sudah sadar penuh sewaktu datang ke IGD. OS sadar telinganya berdarah selepas sadar dari pingsannya. Jumlah perdarahan banyak, warna merah segar.
OS mengeluh perdarahan di telinga kanan tetap berlangsung selepas ± 2 jam pasca kecelakaan. OS juga nyeri pada telinga kanan dan mengeluh pendengaran di telinga kanan agak terganggu serta bagian muka sisi kanan terasa agak baal dan agak tidak nyaman. OS merasa sakit di seluruh tubuh dan agak sedikit pusing. Keluhan sesak nafas di sangkal.
C. Riwayat Penyakit Dahulu :
C. Riwayat Penyakit Dahulu :
Keluhan di telinga pertama kali dirasakan. Sebelumnya OS tidak pernah terlibat dalam sebarang kecelakaan kerja. Riwayat penyakit sistemik lain disangkal.
D. Riwayat Penyakit Keluarga :
D. Riwayat Penyakit Keluarga :
Riwayat hipertensi (-), sakit gula (-), infeksi kronis (-), asma (-), tumor (-). Tiada anggota keluarga dengan gejala yang sama.
E. Riwayat Kebiasaan :
Makan minum biasa 3 kali sehari, riwayat merokok (+), konsumsi alcohol (+), olahraga (-), Riwayat pemakaian alat pelindung diri sewaktu bekerja (-),
III. PEMERIKSAAN FISIK
Kesadaran : Compos mentis GCS: 15
Keadaan umum : tampak sakit berat
Tinggi Badan : 168 cm Berat Badan : 70 kg
Tanda Vital
Tekanan darah : 100/80 mmHg
Nadi : 90 x/menit
Suhu : 37.6 oC
Pernafasan : 16 x/menit
E. Riwayat Kebiasaan :
Makan minum biasa 3 kali sehari, riwayat merokok (+), konsumsi alcohol (+), olahraga (-), Riwayat pemakaian alat pelindung diri sewaktu bekerja (-),
III. PEMERIKSAAN FISIK
Kesadaran : Compos mentis GCS: 15
Keadaan umum : tampak sakit berat
Tinggi Badan : 168 cm Berat Badan : 70 kg
Tanda Vital
Tekanan darah : 100/80 mmHg
Nadi : 90 x/menit
Suhu : 37.6 oC
Pernafasan : 16 x/menit
Kepala : normocephali, vulnus excoriatum di bawah pelipis kanan, vulnus laseratum pada wajah
Mata : konjungtiva tidak pucat, sklera tidak ikterik, pupil isokor, refleks cahaya langsung +/+, refleks cahaya tidak langsung +/+
Mata : konjungtiva tidak pucat, sklera tidak ikterik, pupil isokor, refleks cahaya langsung +/+, refleks cahaya tidak langsung +/+
Hidung : normal
Mulut : normal
Mulut : normal
Leher : tidak tampak distensi vena, trachea teraba lurus di tengah, KGB dan tiroid tidak teraba membesar
Thorax
Paru
Inspeksi : tipe pernafasan abdominal-torakal, tampak simetris dalam keadaan statis maupun dinamis, jejas (-)
Auskultasi : suara nafas vesikuler,ronki (-),wheezing (-)
Jantung
Auskultasi : bunyi jantung I & II normal, splitting (-), irama regular, murmur (-), gallop (-)
Abdomen :datar, supel, nyeri tekan (-), nyeri lepas (-), hepatosplenomegali (-), bising usus (+) normal
Ekstremitas
Atas : tidak sianosis, akral hangat, tidak ada oedem, pulsasi arteri radialis teraba normal, vulnus laseratum di lengan kanan
Bawah : tidak sianosis, akral hangat, tidak edema, pulsasi arteri dorsalis pedis dan arteri tibialis posterior teraba, vulnus laseratum di paha kanan
Genital : tidak diperiksa
Thorax
Paru
Inspeksi : tipe pernafasan abdominal-torakal, tampak simetris dalam keadaan statis maupun dinamis, jejas (-)
Auskultasi : suara nafas vesikuler,ronki (-),wheezing (-)
Jantung
Auskultasi : bunyi jantung I & II normal, splitting (-), irama regular, murmur (-), gallop (-)
Abdomen :datar, supel, nyeri tekan (-), nyeri lepas (-), hepatosplenomegali (-), bising usus (+) normal
Ekstremitas
Atas : tidak sianosis, akral hangat, tidak ada oedem, pulsasi arteri radialis teraba normal, vulnus laseratum di lengan kanan
Bawah : tidak sianosis, akral hangat, tidak edema, pulsasi arteri dorsalis pedis dan arteri tibialis posterior teraba, vulnus laseratum di paha kanan
Genital : tidak diperiksa
Pemeriksaan motorik N.VII perifer :
1. m. frontalis Mengangkat alis ke atas 0
2. m. sourcilier Mengerutkan alis 0
3. m. piramidalis Angkat & kerutkan hidung ke atas 0
4. m. orbikularis okuli Pejam mata sekuatnya 1
5. m. zigomatikus Tertawa lebar sehingga tampak gigi 0
6. m. levator komunis Memoncongkan mulut ke depan sampai terlihat gigi 1
7. m. businator Menggembungkan kedua2 pipi 1
8. m. orbikularis oris bersiul 1
9. m. triangularis Tarik kedua sudut bibir ke bawah 1
10. m. mentalis Memoncongkan mulut yg tertutup rapat ke depan 1
Total skor: 6/30 = 20% Grade : severe dysfunction
Pemeriksaan Penunjang :
(a) Pemeriksaan darah lengkap
2. m. sourcilier Mengerutkan alis 0
3. m. piramidalis Angkat & kerutkan hidung ke atas 0
4. m. orbikularis okuli Pejam mata sekuatnya 1
5. m. zigomatikus Tertawa lebar sehingga tampak gigi 0
6. m. levator komunis Memoncongkan mulut ke depan sampai terlihat gigi 1
7. m. businator Menggembungkan kedua2 pipi 1
8. m. orbikularis oris bersiul 1
9. m. triangularis Tarik kedua sudut bibir ke bawah 1
10. m. mentalis Memoncongkan mulut yg tertutup rapat ke depan 1
Total skor: 6/30 = 20% Grade : severe dysfunction
Pemeriksaan Penunjang :
(a) Pemeriksaan darah lengkap
HGB 13,8 g/dl 12,0-14,0 g/dl Normal
HCT 39% 37-43% Normal
PLT 270 x 103/mm3 150-390x103/mm3 Normal
WBC 7,8 x 103/mm3 3,5-10,0 x 103/mm3 Normal
RBC 4,68 x 106/mm3 3,8-5,8 x 106/mm3 Normal
LED 27 47 Normal
MCV 88 fl 80-97 fl Normal
MCH 29,4 pg 26,5-33,5 pg Normal
MCHC 33,6 g/dl 31,5-35,0 g/dl Normal
RDW 13,1 % 10,1-15,0 % Normal
HCT 39% 37-43% Normal
PLT 270 x 103/mm3 150-390x103/mm3 Normal
WBC 7,8 x 103/mm3 3,5-10,0 x 103/mm3 Normal
RBC 4,68 x 106/mm3 3,8-5,8 x 106/mm3 Normal
LED 27 47 Normal
MCV 88 fl 80-97 fl Normal
MCH 29,4 pg 26,5-33,5 pg Normal
MCHC 33,6 g/dl 31,5-35,0 g/dl Normal
RDW 13,1 % 10,1-15,0 % Normal
(b) Pemeriksaan kimia darah
SGOT 43/ul 38/ul Meningkat
SGPT 49/ul 41/ul Meningkat
Ureum 25,5 mg/dl 10-50 mg/dl Normal
Creatinine 0,76 mg/dl 0,7-1,2 mg/dl Normal
Albumin 4,8 mg/dl 3,4 – 4,8 mg/dl Normal perbatasan
Natrium 136 meq/L 135-147 meq/L Normal
Kalium 2,7 meq/L 3,5-5.0 meq/L Normal
Clor 96 meq/L 94-11,1 meq/L Normal
Gula Darah Sewatu 97 mg/dl 70-140 mg/dl Normal
(c) CT-Scan mastoid tanpa injeksi:
Hasil interpretasi:
- Fraktur multiple pada temporal mastoid kanan
- Tampak perdarahan pada telinga tengah dan antrum mastoid kanan
- Cellulae mastoidea kanan tampak bayangan udara di sertai perdarahan
- Tegmen tympani baik. Sinus sigmoid kanan tampak menyempit (tertekan oleh fragmen tulang)
- CAE kanan dan kiri tampak cerah
- Mastoid air cells kiri cerah
- Cerebellum dan batang otak baik
- Sebagian parenkim cerebri frontal, temporal dan occipital yang ter’scanning’ tampak baik. Tidak tampak perdarahan.
SGOT 43/ul 38/ul Meningkat
SGPT 49/ul 41/ul Meningkat
Ureum 25,5 mg/dl 10-50 mg/dl Normal
Creatinine 0,76 mg/dl 0,7-1,2 mg/dl Normal
Albumin 4,8 mg/dl 3,4 – 4,8 mg/dl Normal perbatasan
Natrium 136 meq/L 135-147 meq/L Normal
Kalium 2,7 meq/L 3,5-5.0 meq/L Normal
Clor 96 meq/L 94-11,1 meq/L Normal
Gula Darah Sewatu 97 mg/dl 70-140 mg/dl Normal
(c) CT-Scan mastoid tanpa injeksi:
Hasil interpretasi:
- Fraktur multiple pada temporal mastoid kanan
- Tampak perdarahan pada telinga tengah dan antrum mastoid kanan
- Cellulae mastoidea kanan tampak bayangan udara di sertai perdarahan
- Tegmen tympani baik. Sinus sigmoid kanan tampak menyempit (tertekan oleh fragmen tulang)
- CAE kanan dan kiri tampak cerah
- Mastoid air cells kiri cerah
- Cerebellum dan batang otak baik
- Sebagian parenkim cerebri frontal, temporal dan occipital yang ter’scanning’ tampak baik. Tidak tampak perdarahan.
Kesimpulan:
Fraktur multiple pada temporal mastoid kanan disertai perdarahan pada telinga tengah dan mastoid kanan.
Fraktur multiple pada temporal mastoid kanan disertai perdarahan pada telinga tengah dan mastoid kanan.
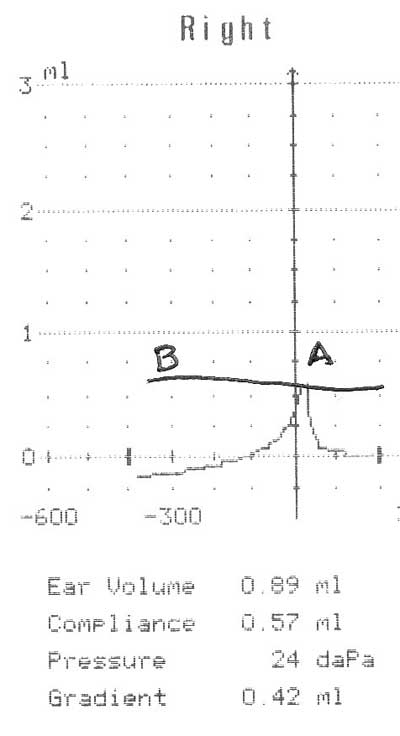
(d) Test Audiometri & Tympanometri:
Hasil interpretasi:
- Telinga kanan: AC > BC. Gap (+) sebanyak > 10 dB.
Tympanogram: kemungkinan ada cairan di telinga tengah
- Telinga kiri: AC> BC. Gap (+) sebanyak < 10 dB
Tympanogram: normal
Kesan: tuli konduktif derajat sedang telinga kanan
- Telinga kanan: AC > BC. Gap (+) sebanyak > 10 dB.
Tympanogram: kemungkinan ada cairan di telinga tengah
- Telinga kiri: AC> BC. Gap (+) sebanyak < 10 dB
Tympanogram: normal
Kesan: tuli konduktif derajat sedang telinga kanan
RESUME
Pasien laki-laki berusia 36 tahun datang di hantar ke IGD RSOB dengan keluhan cedera kepala di sertai perdarahan di telinga kanan sejak ± 2 jam SMRS. OS sebelumnya ada riwayat jatuh dari ketinggian ± 20m. OS sempat pingsan, mual dan muntah sebelum masuk ke IGD.
Pemeriksaan fisik di dapatkan: perdarahan aktif di telinga kanan warna merah segar, CAE kanan menyempit dengan sedikit tonjolan tulang, vulnus excoriatum di pelipis kanan bawah, vulnus laseratum di wajah, lengan kanan bawah dan paha kanan.
Status neurologis:
- Mulut terlihat sedikit mencong ke kiri
- kelopak mata kanan tidak dapat menutup
- tidak dapat mengangkat alis kanan
- tidak dapat mengerutkan alis
- tidak dapat mengangkat dan mengerutkan hidung ke atas
- tidak bisa tertawa lebar
- tidak bisa memoncongkan bibir kedepan
- tidak bisa menggembungkan pipi kiri
- tidak dapat bersiul
- tidak dapat menarik sudut bibir kanan ke bawah
Pemeriksaan penunjang:
1. CT-scan: Fraktur multiple pada temporal mastoid kanan disertai perdarahan pada telinga tengah dan mastoid kanan.
2.Audiometri: tuli konduktif derajat sedang telinga kanan
3.Timpanometri: cairan di telinga tengah auris dextra
IV. DIAGNOSIS KERJA
Paresis nervus fasialis perifer dextra dan tuli konduktif derajat sedang auris dextra e.c fraktur multiple os temporal mastoid dextra.
Dasar: dari hasil anamnesis dengan riwayat cedera kepala akibat terjatuh dari tempat tinggi, hasil dari pemeriksaan motorik N.VII dengan skor 20%, hasil CT-scan menunjukkan adanya tanda fraktur di temporal mastoid dextra dan hasil audiometri yang menunjukkan AC> BC dengan gap > 10 dB pada telinga kanan.
V. DIAGNOSIS BANDING
Paresis nervus fasialis central
V. PROGNOSIS
Ad vitam : ad bonam
Ad fungsionam : dubia ad bonam
Ad sanationam : dubia ad bonam
VI. PENATALAKSANAAN
1. IVFD Ringer Laktat 20 tpm
2. Analgetic morphine dalam larutan infuse
3. Observasi airway, breathing, circulation dan tanda vital
4. Posisikan pasien dalam setengah duduk.
5. Hentikan perdarahan di telinga dengan depth tampon
6. Cuci telinga kanan dengan H2O2
7. Antibiotic tetes telinga pada auris kanan
8. Rujuk ke spesialis THT dan bedah
DAFTAR PUSTAKA
1. Lumbantobing SM, Neurologi KlinikPemeriksaan Fisik dan Mental: Saraf Otak, FK UI Jakarta 2004, hal 55-59
2. Meritt HH. A. Texbook of Neurogy : Injury to Cranial and Peripheral Nerves, Philadelphia; 1967. p. 378-81
3. Bradley WG,Daroff RB,Fenichel GM,Marsden CD. Neurologi in Clinical Practise: The Cranial Neuropathies. Vol II. Boston : Butterworth-Heinemann; 1989.p.1557
4. Walton SJ.Brain’s Disease of of the Nervous System: the Seventh of Facial Nerve.6th ed.ford.Oxford University Press;1985.p.114-15
5. Mardjono M.Sidharta P.Neurologi Klinis Dasar: Saraf Otak dan Patologinya. Jakarta: Dian Rakyat; 2000.hal 162
6. Harsono.Kapita Selekta Neurologi: Neuropati dan Miopati.Edisi II.Yogyakarta :Gadjah Mada University Press;2000.hal 297-98
Pasien laki-laki berusia 36 tahun datang di hantar ke IGD RSOB dengan keluhan cedera kepala di sertai perdarahan di telinga kanan sejak ± 2 jam SMRS. OS sebelumnya ada riwayat jatuh dari ketinggian ± 20m. OS sempat pingsan, mual dan muntah sebelum masuk ke IGD.
Pemeriksaan fisik di dapatkan: perdarahan aktif di telinga kanan warna merah segar, CAE kanan menyempit dengan sedikit tonjolan tulang, vulnus excoriatum di pelipis kanan bawah, vulnus laseratum di wajah, lengan kanan bawah dan paha kanan.
Status neurologis:
- Mulut terlihat sedikit mencong ke kiri
- kelopak mata kanan tidak dapat menutup
- tidak dapat mengangkat alis kanan
- tidak dapat mengerutkan alis
- tidak dapat mengangkat dan mengerutkan hidung ke atas
- tidak bisa tertawa lebar
- tidak bisa memoncongkan bibir kedepan
- tidak bisa menggembungkan pipi kiri
- tidak dapat bersiul
- tidak dapat menarik sudut bibir kanan ke bawah
Pemeriksaan penunjang:
1. CT-scan: Fraktur multiple pada temporal mastoid kanan disertai perdarahan pada telinga tengah dan mastoid kanan.
2.Audiometri: tuli konduktif derajat sedang telinga kanan
3.Timpanometri: cairan di telinga tengah auris dextra
IV. DIAGNOSIS KERJA
Paresis nervus fasialis perifer dextra dan tuli konduktif derajat sedang auris dextra e.c fraktur multiple os temporal mastoid dextra.
Dasar: dari hasil anamnesis dengan riwayat cedera kepala akibat terjatuh dari tempat tinggi, hasil dari pemeriksaan motorik N.VII dengan skor 20%, hasil CT-scan menunjukkan adanya tanda fraktur di temporal mastoid dextra dan hasil audiometri yang menunjukkan AC> BC dengan gap > 10 dB pada telinga kanan.
V. DIAGNOSIS BANDING
Paresis nervus fasialis central
V. PROGNOSIS
Ad vitam : ad bonam
Ad fungsionam : dubia ad bonam
Ad sanationam : dubia ad bonam
VI. PENATALAKSANAAN
1. IVFD Ringer Laktat 20 tpm
2. Analgetic morphine dalam larutan infuse
3. Observasi airway, breathing, circulation dan tanda vital
4. Posisikan pasien dalam setengah duduk.
5. Hentikan perdarahan di telinga dengan depth tampon
6. Cuci telinga kanan dengan H2O2
7. Antibiotic tetes telinga pada auris kanan
8. Rujuk ke spesialis THT dan bedah
DAFTAR PUSTAKA
1. Lumbantobing SM, Neurologi KlinikPemeriksaan Fisik dan Mental: Saraf Otak, FK UI Jakarta 2004, hal 55-59
2. Meritt HH. A. Texbook of Neurogy : Injury to Cranial and Peripheral Nerves, Philadelphia; 1967. p. 378-81
3. Bradley WG,Daroff RB,Fenichel GM,Marsden CD. Neurologi in Clinical Practise: The Cranial Neuropathies. Vol II. Boston : Butterworth-Heinemann; 1989.p.1557
4. Walton SJ.Brain’s Disease of of the Nervous System: the Seventh of Facial Nerve.6th ed.ford.Oxford University Press;1985.p.114-15
5. Mardjono M.Sidharta P.Neurologi Klinis Dasar: Saraf Otak dan Patologinya. Jakarta: Dian Rakyat; 2000.hal 162
6. Harsono.Kapita Selekta Neurologi: Neuropati dan Miopati.Edisi II.Yogyakarta :Gadjah Mada University Press;2000.hal 297-98